文/余尚儒 嘉義市社區醫療發展協會理事長 台灣公共衛生促進協會理事
高齡社會的健康照護風險
結構高齡化,失能人口增長,醫療費用支出增加、健保財政負擔,醫院大型化、醫療以市場導向,都市與鄉村差距擴大,困難科缺少住院醫師,以及近年漸漸被重視,醫護工作者過勞等問題,台灣醫療生態面臨的處境,如何改善和解決,是政府頭痛問題人口。當大醫院急診壅塞,病床永遠不夠,住院的病人不斷被要求出院,出院之後病人不斷要求要回診。到基層診所求醫不一定能解決問題,需要醫護人員到家卻很困難。醫生有看不完的病人、開不完的手術,病人吃不完的藥物及重複的檢查,問題卻不一定可以解決。
有人稱這些種種問題為「醫療崩壞」。比較精確的說,因為被照顧者成分改變(高齡化和失能),原本健康照護體系,面臨無法繼續維持過去的效果,導致健康照護體系內部(人員)和系統性疲勞、以及外部(民眾)對照護品質的不滿足。可以說,隨著人口高齡化程度,健康照護體系承擔的各種風險也隨之提高,簡稱為「高齡社會的健康照護風險」。
不同國家面臨高齡社會產生種種健康照護風險,祭出不同解決方法。我們知道,沒有一種措施可以解決所有高齡社會的健康照護問題,儘管如此,仍有不少做法與觀念值得參考與學習。近年來日本積極發展「社區整體照顧系統」。社區整體照顧系統的目的,簡言之,為讓需要長期照護的人可以在自己習慣地方,持續生活,直到人生的終點。因此需要建構一個可以支援居住、生活、 醫療、長期照護、預防的綜合性照護系統。「在宅醫療」在「社區整體照顧系統」扮演重要的角色。日本推動在宅醫療後,減少社區內病人往來醫院住院,降低瀕臨臨終階段無效醫療,進而降低總醫療費用支出。二OOO年日本長期照護保險(介護保險)開始給付之後,促使日本在宅醫療等相關服務加速發展。台灣社會同樣面臨快速高齡化,失能與失智增加狀況,無論醫療或長照系統,都需要更為社區化、人性化的照護服務。因此,日本在宅醫療發展經驗,值得我國學習。
照護典範轉移的重要性
有關「在宅醫療」的制度、給付和運作模式也有許多參考文章,本文不多加贅述。「在宅醫療」在「社區整體照顧系統」中所扮演的功能,必須從「在宅醫療」背後的思維來分析,了解「在宅醫療」的精神才有利於我國發展本土化的居家醫療制度。無論日本稱「在宅醫療」,台灣現在稱為「居家醫療」。照護典範的改變才是關鍵。
日本在宅醫療先驅,鹿兒島中野一司醫師提出:超高齡社會中的照護思維,應該從醫院治癒導向的醫療,轉變為以療護(生活支援)導向的在宅醫療。醫療典範轉轉變,並非二元對立,而是一種互補的概念。中野一司並不否定治癒導向的急性醫療的重要性,然而,越來越多高齡長壽的長輩,大多數時間困擾他們的,是各種慢性疾病、重大傷病以及不可逆的失能,大多無法被治癒(表1)。因此,如果慢性醫療的實踐,仍然以治癒導向為主的哲學進行,會讓整個醫療系統更加疲累。中野一司認為,過去我們對慢性醫療的觀念,必須要翻轉。
表1、疾病與照護形態改變
| 過去 | 超高齡社會 | |
| 疾病對象 | 年輕人 | 高齡者 |
| 疾病 | 急性病 | 慢性病 |
| 傷害的種類 | 疾病(可治療) | 失能(無法治療) |
| 功能障礙、後遺症 | 無 | 有 |
| 需要的處置 |
醫院醫療 (急性醫療) (治癒導向) 治療(cure) |
在宅醫療 (慢性醫療) (療護導向) 照護(care、生活支援) |
(原著:中野一司 )
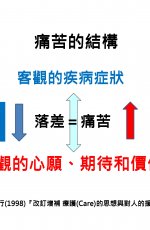
治癒導向(cure)與療護導向(care)背後的哲學差異,中野一司醫師改編自日本思想家村田久行,對於「痛苦」的解釋。「痛苦」的根本是現實與理想間,產生「落差」。當客觀的現實與主觀的理想之間,發生不一致的時候,「痛苦」就產生了。所謂消除「痛苦」,修正客觀疾病狀態和病患主觀認知之間的落差。依照主觀認知試圖改變客觀疾病狀態,這種照護方式,是村田所定義的治癒(cure):協助病患改變主觀認知,使病患接受客觀疾病狀態的照護方式,才是村田所定義的療護(care)。換句話說,治癒是指試圖改變現實(客觀疾病狀態)的醫療支援,療護是指以協助病患接受無法改變的現實(客觀疾病狀態)的照護方式(圖1)。
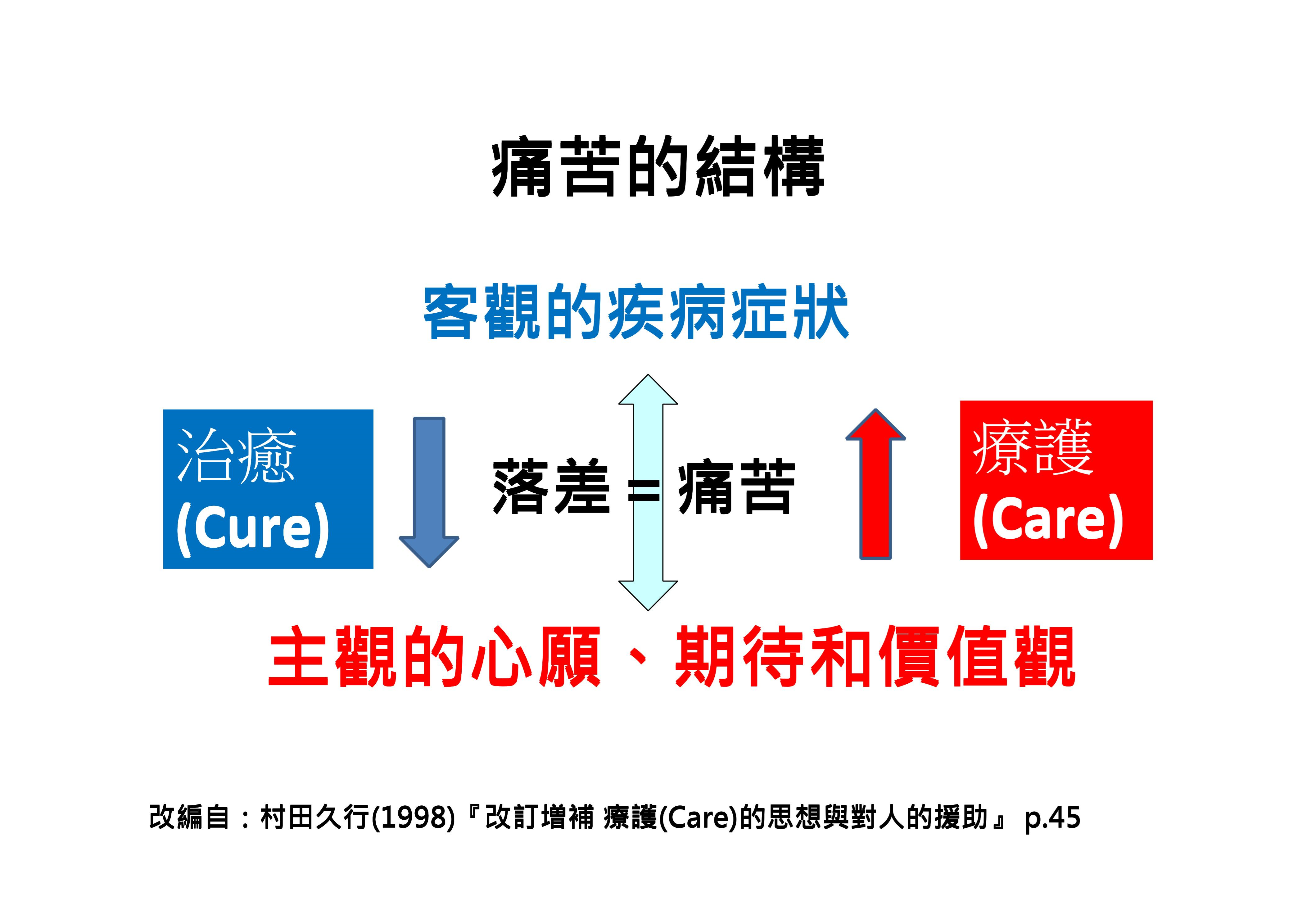
圖1、痛苦的結構。(原著:中野一司 )
例如,癌症末期的患者,身上有無法被消除的腫瘤(客觀的疾病症狀),但是主觀的期待是,只要把癌細胞消滅,就可以恢復過去幸福的生活(主觀的心願),主觀與客觀兩者衝突越大,痛苦程度越高。中野一司所舉例,癌症末期是極端的案例。實際上在基層診所發現,超高齡社會中,許多慢性病或因為老化而不可逆的身體退化,困擾許多人。許多人希望把這些問題通通治好,四處求醫,醫師儘管知道這是退化,只能以治癒導向的面對病患,不斷重複給予更多治療。持續抱持同樣治癒導向的信念,這樣哲學的人,到了人生最後階段,不斷進出急重症加護病房,到生命最後一刻為止收場。今天我們討論許多無效醫療,背後存在治癒導向(cure)的哲學。
當人壽命不斷延長,人口結構將從高齡化到高齡,然後進入超高齢社會,各種醫療。無法體認「迎接老、病、死」應該是極為自然的事情時候,大家以Cure的哲學面對超高齢社會,醫療費用的成長會沒有上限。因此,中野一司認為,需要改變的人,不僅是醫護人員、健康照護工作者,全體國民的思考模式,都應該改變。從治癒(cure)為主轉變為療護(care)為主,特別是對於居住在社區內的高齡者。如果只是發展居家式醫療照護,從事這份工作的人員,照護思維沒有根本性改變,過去以醫院為中心的照護模式,在社區中,這樣問題仍然會發生。
照護典範改變,減少費用支出
照護典範改變,因為提供在宅醫療到臨終照護,連帶使居家安寧可能性提高,讓在宅衰老死亡,善終機會增加,國家醫療費用支出減少(相對,可能長照費用增加),連帶整體健康照護費用下降,在日本有個經典案例,北海道夕張的例子。夕張市原先是以礦業為主的地方城市,享有財團大量補助,健康照護和自來水都是免費。礦坑關閉,財團撤出,工作人口銳減,青年人口外流,高齡人口超過50%,地方政府破產,無法經營夕張醫院,最後醫院倒閉,轉型為19床的夕張診療所,病床數減少90%(圖2)。
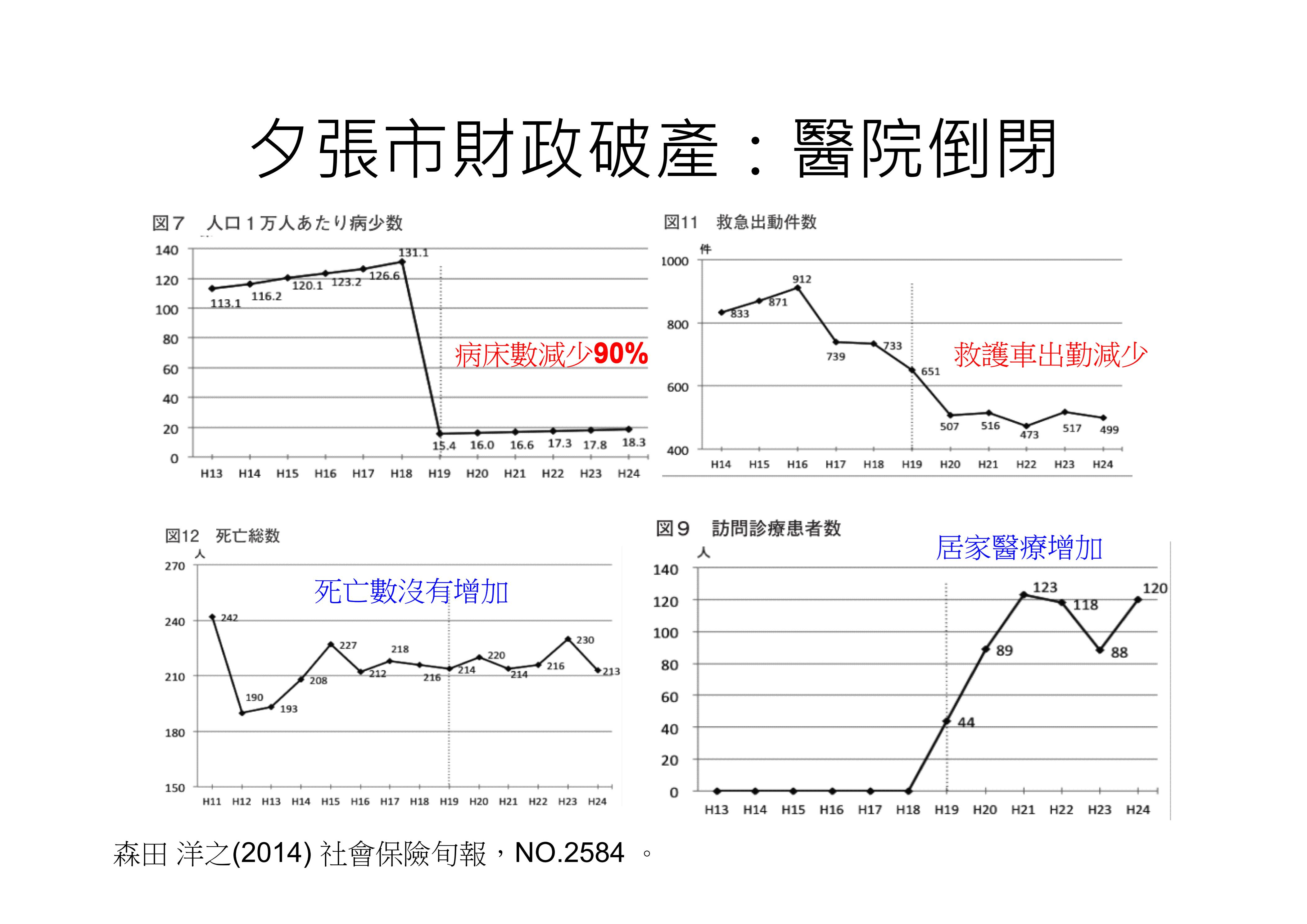
圖2、夕張在宅醫療研究,居家醫療增加。(原著:森田洋之;改編:余尚儒 )
醫院倒閉之後呢?會造成很多不必要的死亡嗎?根據在宅醫師,森田洋之醫師研究,過去12年,夕張市死亡數沒有明顯增加,反而救護車出勤減少,居家醫療增加很多。其結果,在宅善終比例大幅上升。令人出乎意料。雖然長期照護費用比北海道其他地方高,但醫療費用降低許多,因此總費用支出,比北海道其他地方還低。換句話說,在宅醫療減少很多不必要醫療支出,也有人稱之為無效醫療(圖3)。假使說,夕張在宅醫療採取治癒導向的照護方式,加上當地有健全大醫院奧援,或許不會產生這樣的結果,也有人說,實際上治癒導向的在宅醫療,更昂貴而且花錢。森田洋之醫師本身受教於中野一司,深知在宅醫療必須要以療護導向照護模式,才能讓高齡長輩,在家迎接死亡。
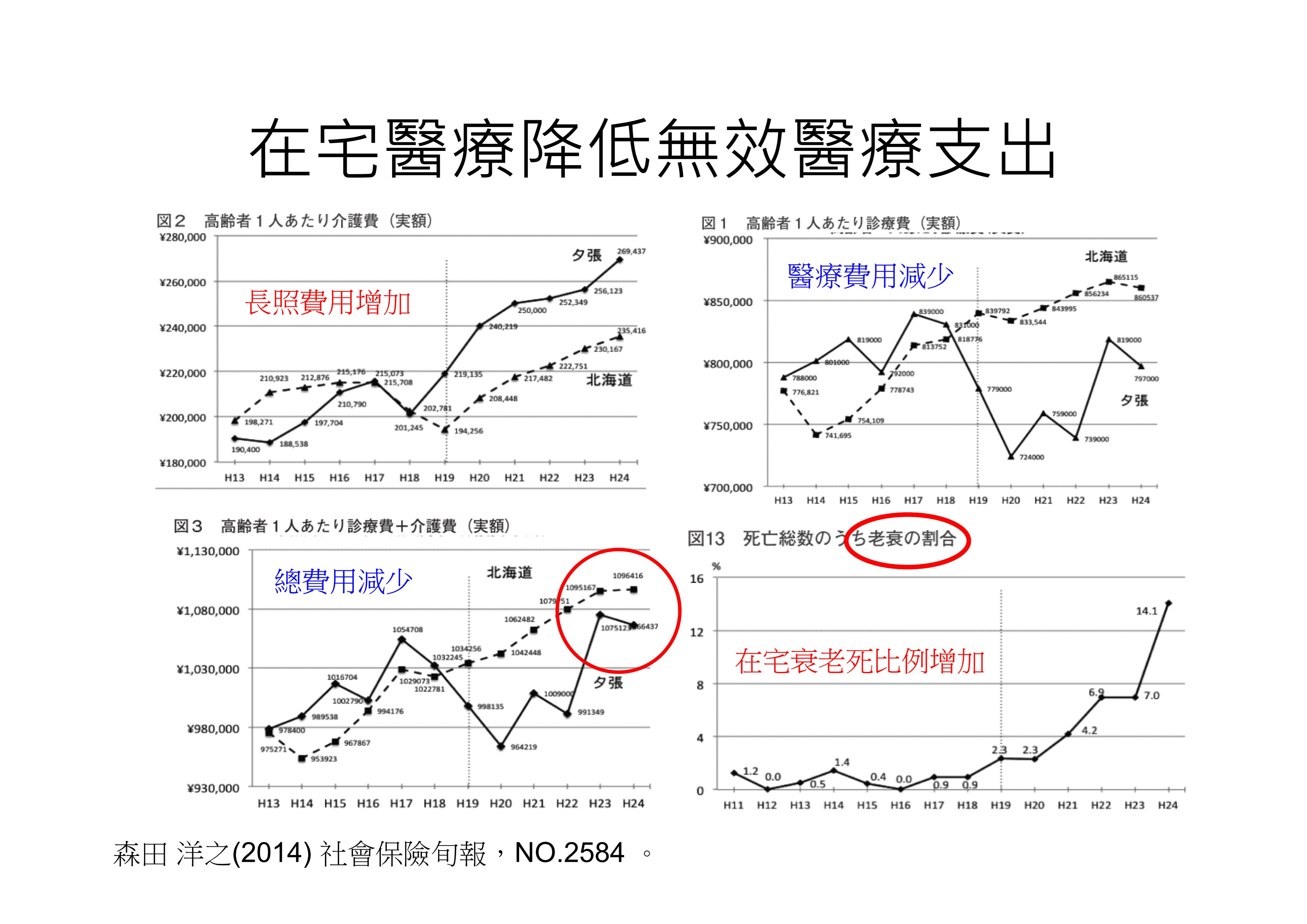
圖3、夕張在宅醫療研究,在宅衰老死增加。(原著:森田洋之;改編:余尚儒 )
典範轉移有助於社區內不同專業間合作
過去以醫院醫療為主的照護方式,以醫師為上層階級,由上往下的醫療決策。醫師的角色是診斷與下令治療,護理師及其他專業人員,負責提供治療的各種手段。照護典範從治癒(cure)為主轉變為療護(care),以生活支援為主的方式,有利於在社區中多專業之間的合作。醫師不再是照護系統中的唯一指揮者,以生活支援為主的照護過程更需要專業之間的合作。
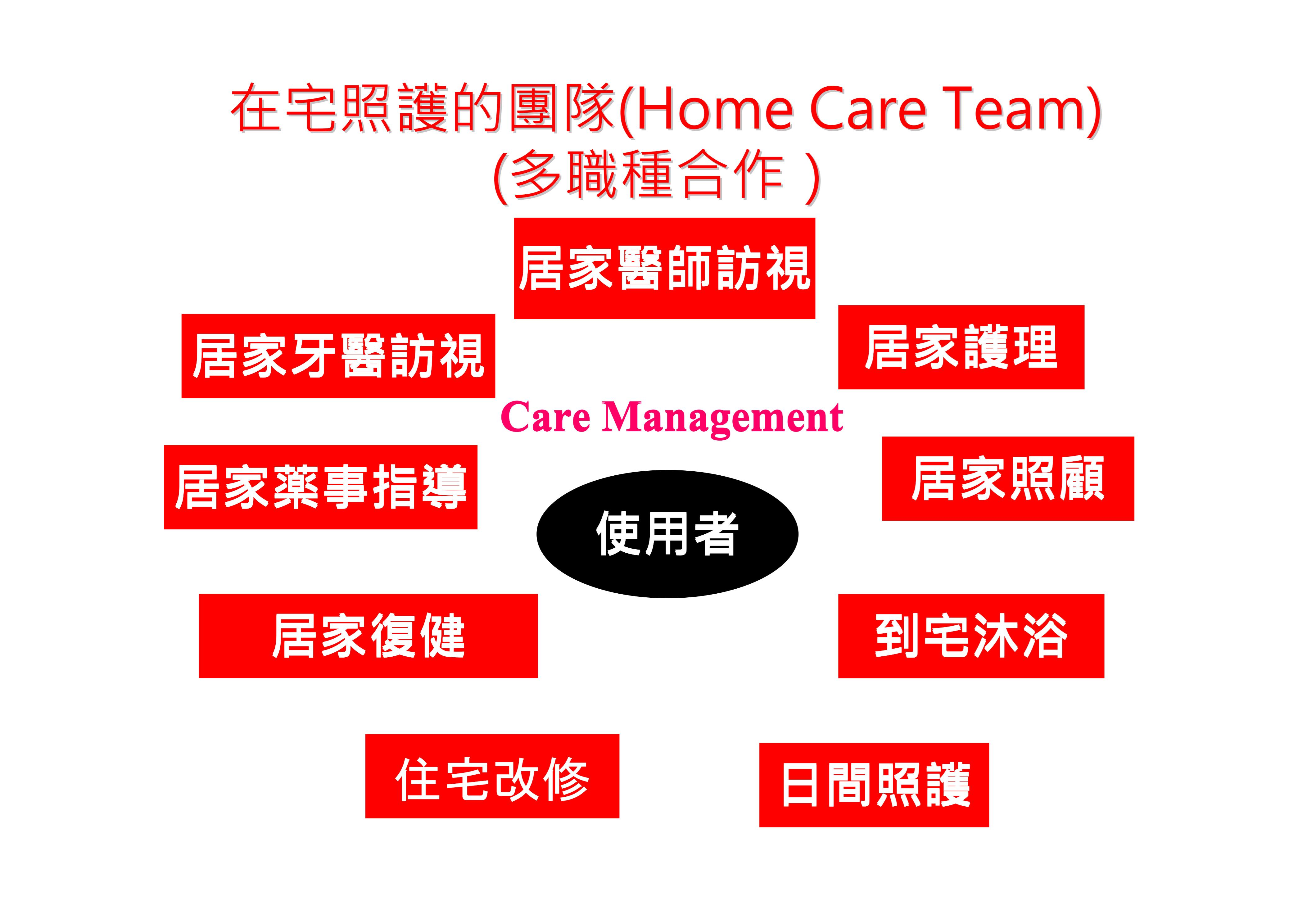
圖4,在宅照護團隊合作。(原著:中野一司 )
多專業之間的合作得宜,減少醫師和護理師的負擔,舉例來說,照顧服務員平時可能是接觸長輩最多機會的人,當病情穩定時候,照顧服務員角色最重要,長輩功能的緩慢退化,需要生活支援和療護(care)的機會比較多。復健師生活支援做的好,避免跌倒骨折和肢體攣縮;牙醫師對口腔保健支援做的好,避免吸入性肺炎發生;當病情有急性變化,醫師除了治療疾病色之外,同時也更多支持療護的功能,特別是當長輩疾病狀況不可逆,甚至接近生命尾聲的時候,照護典範轉移才能讓高齡者得到善終。
實現方便老、死、皆大歡喜的在宅醫療
高齡社會的健康照護風險,我們該如何面對。看起來很複雜,需要很多專業的統計和分析模型嗎?實際上,或許每個人自身的經驗,才是更重要參考。我們的系統讓所有人(醫護和病人)勞心勞力,疲於奔命之餘,還無法得到滿意的處理,最後連在家裡好好死都有困難,這樣的健康照護系統,一定會需要改變。中野醫師提出Cure到Care的典範轉移的哲學,值得我國學習。我認為進入高齡社會以後,如何創造方便老化、失能、死亡,以在宅療護,以Care為主的照護方式,應該是被期待和推動的。超高齡社會 之前,台灣如果沒有做好這樣準備,恐怕已經面臨醫療崩毀的窘境。不但長輩可以在家中,而且減少不必要無效醫療,國家整體費用支出得到平衡,可以說是全民皆大歡喜。作者認為,無論如何,實現以療護導向,方便老、死、皆大歡喜的在宅醫療,應該是我們面對高齡社會的健康照護風險時候,最迫切需要的觀念和做法。